Asuhan Keperawatan Kejang Demam pada Anak serta Intervensi Keperawaatannya
BAB
I
PENDAHULUAN
A. Latar
belakang
Kejang demam pada anak merupakan
suatu peristiwa menakutkan pada kebanyakan orang tua karena kejadianya yang
mendadak dan kebanyakan orang tua tidak tau harus berbuat apa. Kejang demam
adalah kejang yang terjadi pada kenaikan suhu tubuh ( suhu rektal > 38) yang
disebabkan oleh suatu proses diluar otak. Tidak jarang orang tua khawatir jika
anaknya panas , apakah nanti akan kejang atau tidak .
Dari penelitian , kejang demam sendiri
telah terlalu besar yaitu sekitar 2-4%
artinya dari 100 anak dengan demam ada sekitar 2-4% yang mengalami kejang.
Kejang demam terjADI pada usia 6 bln- 5 thn dan terbanyak terjadi pada usia
17-23bln saat menghadapiu sikecil yang sedang kejang sedapat mungkin cobalah
bersikap tenang.
B. Tujuan
Untuk mengetahui bagaimana bagaimana proses terjadinya kejang
demam secara sistematis, serta mengetahui apa yang yang menjadi konsep penyakit
yang terjadi pada klien yang mengalami kejang demam, serta dapat
mengaplikasakanya dalam bentuk asuhan keperawatan yang di alami kliendengan
gejala kejang demam.
BAB
II
LANDASAN TEORI
A.
Pengertian
Kejang demam adalah
bangkitan kejang yang terjadi pada kenaikan suhu tubuh (suhu mencapai
>38°C). Kejang demam dapat terjadi karena proses intrakanial maupun
ekstrakanial. Kejang demam terjadi pada 2-4% populasi anak berumur 6 bulan s/d
5 tahun. Paling sering pada anak usia 17-23 bulan. Kejang demam
diklasifikasikan menjadi dua, yaitu :
Ciri – ciri kejang ini adalah :
a. Kejang
berlangsung singkat
b. Umurnya
serangan berhenti sendiri dalam waktu >10 menit
c. Tidak
berulang dalam waktu 24 jam
2.
Kejang
demam kompleks (complex febrile seizure)
Ciri kejang ini :
a. Kejang
berlangsung lama, lebih dari 15 menit
b. Kejang
fokal atau parsial satu sisi, atau kejang umum didahului kejang parsial
c. Kejang
berulang 2 kali atau lebih dalam 24 jam
B.
Etiologi
Kejang
dibedakan menjadi intrakanial dan ekstrakranial.
Intrakanial meliputi:
a. Trauma
(perdarahan) : perdarahan subarachnoid, subdural atau ventrikuler
b. Infeksi :
bakteri, virus, parasite misalnya meningitis
c. Kongenital :
disgenesis, kelainan serebri
Ekstrakranial
a. Gangguan
metabolic : hipoglikemia, hipokalsemia, hipomagnesia, gangguan elektrolit (Na
dan K) misalnya pada pasien dengan riwayat diare sebelumnya.
b. Toksik :
intoksikasi, anestesi local, sindroma putus obat
c. Kongenital :
gangguan metabolism asam basa atau ketergantungan dan kekurangan piridoksin
Beberapa
faktor risiko berulangnya kejang yaitu :
a. Riwayat
kejang dalam keluarga
b. Usia kurang
dari 18 tahun
c.
Tingginya suhu badan sebelumnya kejang makin tinggi suhu sebelum kejang demam,
semakin kecil kemungkinan kejang demam akan berulang
d.
Lamanya demam sebelum kejang semakin pendek jarak antara mulainya demam
dengan kejang, maka semakin besar risiko kejang demam berulang.
C.
Patofisiologi
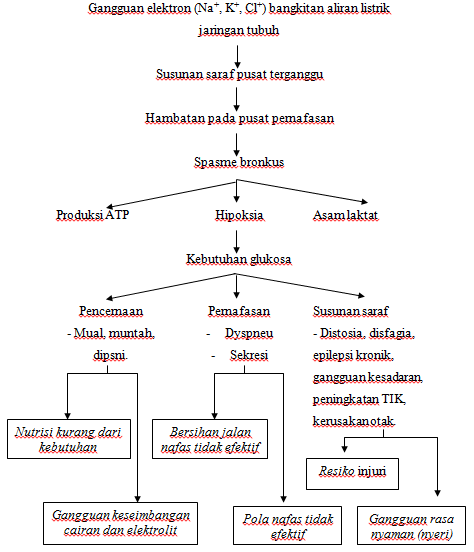
Pada keadaan demam kenaikan suhu 10c akan
mengakibatkan kenaikan metabolisme basal 10-15% dan kebutuhan o2
akan meningkat 20%. Kenakan suhu tubuh dapat mengubah keseimbangan dari membran
sel neuron dan dalam waktu yang singkat terjadi difusi ion k+ maupun Na+,
melalui membran tersebut sehingga terjadi lepas muatan listrik, hal ini bisa
meluas ke seluruh sel maupun ke bembran sel sekitarnya dengan bantuan neuron
transmiter dan terjadilah kejang. Kejang yang berlangsung lama disertai dengan
apnea, meningkatkan kebutuhan o2 dan energi untuk kontraksi otot
skelet yang akhirnya terjadi hipoksemia, hiperkapnea dll,selanjutnya
menyebabkan metabolisme otak meningkat hingga terjadi kerusakan neuron otak
selama berlangsungnya kejang lama.
D.
Klasifikasi
Kejang demam dapat di klasifikasikan dalam
tiga bentuk :
1.
Kejang
tonik
Kejang ini biasanya terdapat pada bayi baru lahir
dengan berat badan rendah dengan masa kehamilan kurang dari 34 minggu dengan
bayi prenatal berat berlangsung 10 s/d 15 menit, bisa juga lebih.
2.
Kejang
klonik
Kontraksi dan relaksasi otot yang kuat dan
berirama,biasanya berlangsung selama 1-2 menit
3.
Takikardia : pada bayi frekuensi sering diatas 150-200
per menit
4.
Pulsasi arteri melemah dan tekanan nadi mengecil yang
terjasi sebagai akibat menurunnya curah jantung
5.
Gejala bendungan system vena : Hepatomegali dan
peningaktan tekanan vena jugularis.
E.
Manifestasi
Klinis
1. sebagian besar kejang
demam terjadi dalam 24 jam pertama sakit
2. Sering sewaktu
suhu tubuh meningkat cepat, tetapi pada
sebagian anak, tanda pertama penyakit mungkin kejang dan pada
yang lain, kejang terjadi saat demam menurun
(Abraham M. Rudolph, 2006)
1. kejang
demam terkait dengan kenaikan suhu yang tinggi dan biasanya berkembang bila
suhu tubuh mencapai 39o C atau lebih ditandai dengan adanya kejang khas menyeluruh
tonik klonik lama beberapa detik sampai 10 menit
2. Kejang
demam yang menetap > 15 menit menunjukkan penyebab organik seperti proses
infeksi atau toksik
3. Mata terbalik ke atas disertai kekakuan dan kelemahan serta
gerakan sentakan terulang.
(Behman (2000: 843)
F.
Komplikasi
Kejang demam yang berlangsung singkat pada
umumnya tidak berbahaya & tidak menimbulkan gejala sisa. Tetapi pada kejang
yang berlangsung lebih lama (>15 menit) yaitu:
1. Kerusakan otak
2. Retardasi mental
3. Biasanya disertai apnoe, hipoksemia, hiperkapnea,
asidosislaktat, hipotensi artrial, suhu tubuh makin meningkat.
G.
Pemeriksaan
Penunjang
1. Pemeriksaan
laboratorium berupa pemeriksaan darah tepi lengkap, elektrolit, dan glukosa
darah dapat dilakukan walaupun kadang tidak menunjukkan kelainan yang berarti.
2. Indikasi
lumbal pungsi pada keajng demam adalah untuk menegakkan atau menyingkirkan
kemungkinan meningitis. Indikasi lumbal pungsi pada pasien dengan kejang demam
meliputi:
a. Bayi
<12 bulan harus dilakukan lumbal pungsi karena gejala meningitis sering
tidak jelas
b. Bayi
antara 12 bulan – 1 tahun dianjurkan untuk melakukan lumbal pungsi kecuali
pasti bukan meningitis
3. Pemeriksaan
EEG dapat dilakukan pada kejang demam yang tidak khas
4. Pemeriksaan
foto kepala, CT-Scan, dan.atau MRI tidak dianjurkan pada anak tanpa kelainan
neurologist karena hamper semuanya menunjukkan gambaran normal. CT Scan atau
MRI direkomendasiakan untuk kasus kejang fokal untuk mencari lesi organic di
otak.
H.
Discharge
Planning
Menurut Ngastiyah (
1997: 236-239) pencegahan difokuskan pada pencegahan kekambuhan berulang dan
penegahan segera saat kejang berlangsung.
a. Pencegahan berulang
1.
Mengobati infeksi yang mendasari kejang
2.
Pengetahuan kesehatan tentang
a)
Tersedianya obat penurun panas yang didapat
atas resep dokter
b)
Tersedianya obat pengukur suhu dan catatan
penggunaan termometer, cara pengukuran suhu tubuh anak, serta keterangan
batas-batas suhu normal pada anak ( 36-37ºC)
c)
Anak diberi obat anti piretik bila orang tua
mengetahuinya pada saat mulai demam dan jangan menunggu sampai meningkat
d)
Memberitahukan pada petugas imunisasi bahwa
anaknya pernah mengalami kejang demam bila anak akan diimunisasi.
b.
Mencegah cedera saat
kejang berlangsung
a) Baringkan pasien pada
tempat yang rata
b) Kepala dimiringkan
unutk menghindari aspirasi cairan tubuh
c) Pertahankan lidah
untuk tidak menutupi jalan napas
d) Lepaskan pakaian yang
ketat
e) Jangan melawan gerakan
pasien guna menghindari cedera
I.
Penatalaksanaan
a.
Medis
a.)
Pengobatan
saat terjadi kejang
1. Pemberian
diazepam supositoria pada saat kejang sangat efektif dalam menghentikan kejang.
Dosis pemberian :
-
5mg untuk anak <3 tahun atau dosis 7,5 mg untuk
anak >3tahun
-
Atau 5mg untuk BB <10 kg dan 10 mg untuk anak
dengan BB >10 KG
-
0,5-0,7 mg/kgBB/kali
2. Diazepam
intravena diberikan dengan dosis sebesar 0,2-0,5 mg/kgBB. Pemberian secara
perlahan – lahan dengan kecepatan 0,5-1 mg per menit untuk menghindari depresi
pernafasan. Bila kejang berhenti sebelum obat habis, hentikan penyuntikkan.
Diazepam dapat diberikan 2 kali dengan jarak 5 menit bila anak masih kejang.
Diazepam tidak dianjurkan diberikan per IM karena tidak diabsorbsi dengan baik.
3. Bila
tetap masih kejang, berikan fenitoin per IV sebanyak 15 mg/kgBB perlahan –
lahan. Kejang berlanjut dapat diberikan pentobarbital 50mg IM dan pasang
ventilator bila perlu.
b)
Setelah
kejang berhenti
Bila kejang berhenti dan tidak berlanjut, pengobatan
cukup dilanjutkan dengan pengobatan intermitten yang diberikan pada anak demam
untuk mencegah terjadinya kejang demam. Obat yang diberikan berupa :
1. Antipiretik,
parasetamol atau asetaminofen 10-15 mg/kgBB/kali diberikan 4 kali atau tiap 6
jam. Berikan dosis rendah dan pertimbangkan efek samping berupa hyperhidrosis.
Dan Ibuprofen 10mg.kgBB/kali diberikan 3 kali
2. Antikonvulsan,
berikan diazepam oral dosis 0,3-0,5 mg/kgBB setiap 8 jam pada saat demam menurun
resiko berulangnya kejang.
c)
Bila kejang berulang
Berikan
pengobatan rumatan dengan fenobarbital atau asam valproate dengan dosis asam
valproate 15-40 mg/kgBB/hari dibagi 2-3 dosis, sedangkan fenobarbital 3-5
mg/kgBB/hari dibagi dalam 2 dosis indikasi untuk diberikan pengobatan rumatan
adalah :
1. Kejang
lama >15 menit
2. Anak
mengalami kelainan neurologis yang nyata sebelum atau sesudah kejang misalnya
hemiparese, cerebral palsy, hidrocefalus
3. Kejang
fokal
4. Bila ada
keluarga sekandung yang mengalami epilepsy
Disamping itu, terapi rumatan dapat dipertimbangkan untuk
a) Kejang
berulang 2 kali atau lebih dalam 24 jam
b) Kejang
demam terjasi pada bayi <12 bulan
b.
Keperawatan
Perawat memberikan Asuhan Keperawatan dengan Pembebasan jalan nafas
dengan cara kepala dimiringkan, pakaian di longgarkan dan pengisapan lendir,
Pemberian kompres untuk membantu menurunkan suhu tubuh. Kompres diletakan pada
jaringan penghantar panas, dan Tirah baring.
BAB
III
KONSEP
ASUHAN KEPERAWATAN KGD
KEJANG
DEMAM PADA ANAK
A.
Konsep Asuhan Keperawatan
1. Pengumpulan
Data
b.
Biodata
-
Identitas
klien
Meliputi
nama, umur, jenis kelamin, pekerjaan, status, suku/bangsa, diagnosa, tanggal
masuk, tanggal pengkajian, no. medical record, dan alamat.
-
Identitas penanggung
jawab
Meliputi nama, umur,
alamat, jenis kelamin, pekerjaan, alamat, dan hubungan dengan klien.
c.
Riwayat
kesehatan
a)
Riwayat
kesehatan sekarang
RSMRS, Kaji apakah klien sebelum
masuk rumah sakit memiliki riwayat
penyakit yang sama ketika klien masuk rumah sakit.
b)
Keluhan
utama : kejang demam
c)
Riwayat
keluhan utama
P :
kejang
Q :
hilang timbul
R :
seluruh tubuh
S : -
T : tiap 15 menit
d)
Riwayat
kesehatan dahulu
-
Kaji
apakah klien pernah menderita riwayat
penyakit yang sama sebelumnya.
a. Pengkajian
Primer
Pada kasus kejang demam yang biasanya dikaji adalah :
1. Airway (
jalan nafas ) karena pada kasus kejang demam Inpuls-inpuls radang dihantarkan
ke hipotalamus yang merupakan pusat pengatur suhu tubuh Hipotalamus
menginterpretasikan impuls menjadi demam Demam yang terlalu tinggi merangsang
kerja syaraf jaringan otak secara berlebihan , sehingga jaringan otak tidak
dapat lagi mengkoordinasi persyarafan-persyarafan pada anggota gerak tubuh.
wajah yang membiru, lengan dan kakinya tesentak-sentak tak terkendali selama
beberapa waktu. Gejala
ini hanya berlangsung beberapa detik, tetapi akibat yang ditimbulkannya dapat
membahayakan keselamatan anak balita. Akibat langsung yang timbul apabila
terjadi kejang demam adalah gerakan mulut dan lidah tidak terkontrol. Lidah
dapat seketika tergigit, dan atau berbalik arah lalu menyumbat saluran
pernapasan. Tindakan yang dilakukan :
a)
Semua pakaian ketat dibuka
b)
Posisi kepala sebaiknya miring untuk mencegah aspirasi
isi lambung
c)
Usahakan agar jalan nafas bebas untuk menjamin kebutuhan
oksigen
d)
Pengisapan lendir harus dilakukan secara teratur dan
diberikan oksigen.
Evaluasi :
a)
Inefektifan jalan nafas tidak terjadi
b)
Jalan nafas bersih dari sumbatan
c)
RR dalam batas normal
d)
Suara nafas vesikuler
2. Breathing (pola
nafas) karena pada kejang yang berlangsung lama misalnya lebih 15 menit
biasanya disertai apnea, Na meningkat, kebutuhan O2 dan energi meningkat untuk
kontraksi otot skeletal yang akhirnya terjadi hipoxia dan menimbulkan
terjadinya asidosis. Tindakan yang dilakukan :
a)
Mengatasi
kejang secepat mungkin
Diberikan
antikonvulsan secara intravena jika klien masih dalam keadaan kejang, ditunggu
selama 15 menit, bila masih terdapat kejang diulangi suntikan kedua dengan
dosis yang sama juga secara intravena. Setelah 15 menit suntikan ke 2 masih
kejang diberikan suntikan ke 3 dengan dosis yang sama tetapi melalui
intramuskuler, diharapkan kejang akan berhenti. Bila belum
juga berhenti dapat diberikan fenobarbital atau paraldehid 4 % secara
intravena.
a)
Usahakan agar jalan nafas bebas untuk menjamin kebutuhan
oksigen
Evaluasi :
-
RR dalam batas normal
-
Tidak terjadi asfiksia
-
Tidak terjadi hipoxia
1. Circulation karena
gangguan peredaran darah mengakibatkan hipoksia sehingga meningkatkan
permeabilitas kapiler dan timbul edema otak yang mngakibatkan kerusakan sel
neuron otak. Kerusakan pada daerah medial lobus temporalis setelah mendapat
serangan kejang yang berlangsung lama dapat menjadi matang dikemudian hari
sehingga terjadi serangan epilepsi spontan, karena itu kejang demam yang
berlangsung lama dapat menyebabkan kelainan anatomis diotak hingga terjadi
epilepsi. Tindakan yang dilakukan :
a)
Mengatasi
kejang secepat mungkin
Diberikan
antikonvulsan secara intravena jika klien masih dalam keadaan kejang, ditunggu
selama 15 menit, bila masih terdapat kejang diulangi suntikan kedua dengan
dosis yang sama juga secara intravena. Setelah 15 menit suntikan ke 2 masih
kejang diberikan suntikan ke 3 dengan dosis yang sama tetapi melalui
intramuskuler, diharapkan kejang akan berhenti. Bila belum
juga berhenti dapat diberikan fenobarbital atau paraldehid 4 % secara
intravena.
-
Pengobatan penunjang saat serangan kejang
adalah :
1.
Semua pakaian ketat dibuka
2.
Posisi kepala sebaiknya miring untuk mencegah aspirasi isi lambung
3.
Usahakan agar jalan napas bebasuntuk
menjamin kebutuhan oksigen
4.
Pengisapan lendir harus dilakukan secara teratur dan diberikan
oksigen
Evaluasi :
1.
Tidak terjadi gangguan peredaran darah
2.
Tidak terjadi hipoxia
3.
Tidak terjadi kejang
4.
RR dalam batas normal
b.
pengkajian sekunder
1.
Riwayat
penyakit sebelumnya.
Apakah klien pernah
menderita :
a.
Penyakit
stroke
b.
Infeksi
otak
c.
DM
d.
Diare
dan muntah yang berlebihan
e.
Tumor
otak
f.
Intoksiaksi
insektisida
g.
Trauma
kepala
h.
Epilepsi
dll.
2.
Pemeriksaan
fisik
a.
Aktivitas
dan istirahat
Data
Subyektif:
a)
kesulitan
dalam beraktivitas
b)
kelemahan
c)
kehilangan
sensasi atau paralysis.
d)
mudah
lelah
e)
kesulitan
istirahat
f)
nyeri
atau kejang otot
Data
obyektif:
a)
Perubahan
tingkat kesadaran
b)
Perubahan
tonus otot ( flasid atau spastic), paraliysis ( hemiplegia ),
kelemahan umum.
c)
gangguan
penglihatan
b.
Sirkulasi
Data
Subyektif:
a)
Riwayat
penyakit stroke
b)
Riwayat
penyakit jantung
Penyakit
katup jantung, disritmia, gagal jantung, endokarditis bacterial.
c)
Polisitemia.
Data
obyektif:
a)
Hipertensi
arterial
b)
Disritmia
c)
Perubahan
EKG
d)
Pulsasi
: kemungkinan bervariasi
e)
Denyut
karotis, femoral dan arteri iliaka atau aorta abdominal
c.
Eliminasi
Data
Subyektif:
a)
Inkontinensia
urin / alvi
b)
Anuria
Data
obyektif
a)
Distensi
abdomen ( kandung kemih sangat penuh )
b)
Tidak
adanya suara usus( ileus paralitik )
d.
Makan/
minum
Data
Subyektif:
a)
Nafsu
makan hilang
b)
Nausea
c)
Vomitus
menandakan adanya PTIK
d)
Kehilangan
sensasi lidah , pipi , tenggorokan
e)
Disfagia
f)
Riwayat
DM, Peningkatan lemak dalam darah
Data
obyektif:
Obesitas
( faktor resiko )
e.
Sensori
neural
Data
Subyektif:
a) Syncope
b) Nyeri kepala : pada
perdarahan intra serebral atau perdarahan sub arachnoid.
c) Kelemahan
d) Kesemutan/kebas
e) Penglihatan berkurang
f) Sentuhan :
kehilangan sensor pada ekstremitas dan pada muka
g) Gangguan rasa pengecapan
h) Gangguan penciuman
Data
obyektif:
a)
Status
mental
b)
Penurunan
kesadaran
c)
Gangguan
tingkah laku (seperti: letargi, apatis, menyerang)
d)
Gangguan
fungsi kognitif
e)
Ekstremitas
: kelemahan / paraliysis genggaman tangan tidak imbang, berkurangnya reflek
tendon dalam
f)
Wajah:
paralisis / parese
g)
Afasia
( kerusakan atau kehilangan fungsi bahasa, kemungkinan ekspresif/ kesulitan
berkata kata, reseptif / kesulitan berkata kata komprehensif, global /
kombinasi dari keduanya. )
h)
Kehilangan
kemampuan mengenal atau melihat, stimuli taktil
i)
Kehilangan
kemampuan mendengar
j)
Apraksia
: kehilangan kemampuan menggunakan motorik
k)
Reaksi
dan ukuran pupil : reaksi pupil terhadap cahaya positif / negatif, ukuran pupil
isokor / anisokor, diameter pupil
f.
Nyeri
/ kenyamanan
Data
Subyektif:
Sakit
kepala yang bervariasi intensitasnya
Data
obyektif:
a)
Tingkah
laku yang tidak stabil
b)
Gelisah
c)
Ketegangan
otot
g.
Respirasi
Data
Subyektif : perokok ( faktor resiko )
h.
Keamanan
Data
obyektif:
a)
Motorik/sensorik
: masalah dengan penglihatan
b)
Perubahan
persepsi terhadap tubuh
c)
Kesulitan
untuk melihat objek
d)
Hilang
kewaspadaan terhadap bagian tubuh yang sakit
e)
Tidak
mampu mengenali objek, warna, kata, dan wajah yang pernah dikenali
f)
Gangguan
berespon terhadap panas, dan dingin/gangguan regulasi suhu tubuh\
g)
Gangguan
dalam memutuskan, perhatian sedikit terhadap keamanan
h)
Berkurang
kesadaran diri
i.
Interaksi
sosial
Data
obyektif:
a)
Problem
berbicara
b)
Ketidakmampuan
berkomunikasi
c. Menilai GCS
Ada
3 hal yang dinilai dalam penilaian kuantitatif kesadaran yang menggunakan
Skala Coma Glasgow :
a.
Respon
motorik
b.
Respon
bicara
c.
Pembukaan
mata
1)
Pengelompokan Data
a.
Data
Subyektif
a)
Keluarga
Klien mengatakan klien tidak mampu melakukan aktifitas
b)
Keluarga
Klien mengatakan klien merasa mual dan muntah
c)
Keluarga
Klien mengatakan klien Pusing, mata berkunang-kunang
d)
Keluarga
Klien mengatakan klien susah bernafas
e)
Kekuarga
Klien mengatakan klien takut dengan keadaanya
b.
Data
obyektif
a)
Klien
tampak kesulitan bernafas
b)
Tampak
peningkatan sekresi mucus
c)
Klien
nampak lemah
d)
Klien
nampak mual dan muntah
e)
Klien
nampak gelisah
f)
Klien
nampak pusing
A. Diagnosa
keperawatan
Diagnosa keperawatan yang mungkin muncul
a)
Resiko
tinggi terhadap inefektifnya bersihan jalan nafas b/d kerusakan neoromuskular
b)
Resiko
kejang berulang b/d peningkatan suhu tubuh
c)
Kerusakan
mobilitas fisik b/d kerusakan persepsi, penurunan kekuatan
d)
ansietas b/d
kondisi kesehatan klien
B. INTERVENSI
Diagnosa 1, Resiko tinggi terhadap inefektifnya bersihan jalan
nafas b/d kerusakan neuromuskular. Tujuan : Inefektifnya
bersihan jalan tdk terjadi
Kriteria
hasil : Jalan napas
bersih dari sumbatan, suara napas vesikuler, sekresi mukosa tidak ada, RR dalam
batas normal
Intervensi :
1. Atur posisi
tidur klien fowler atau semi fowler.
Rasionalnya : Untuk memberikan rasa nyaman pada klien
2. Lakukan penghisapan lendir,
Rasional : untuk membersihkan dan mengurangi secret
3. Kolaborasi dengan dokter dalam pemberian therapi
Rasional : kolaborasi terapi untuk memberikan
pengobatan yang tepat pada klien
Diagnosa 2, Resiko kejang berulang b/d peningkatan suhu tubuh. Tujuan : Aktivitas
kejang tidak berulang
Kriteria
hasil : Kejang dapat
dikontrol, suhu tubuh kembali normal
Intervensi :
1) Kaji faktor pencetus kejang.
Rasional :
Untuk memberikan tindakan yang tepat
2) Libatkan keluarga dalam pemberian
tindakan pada klien.
Rasional :
keluarga sangat penting dalam mendukung proses penyembuhan klien
3) Observasi tanda-tanda vital. Lindungi
anak dari trauma.
Rasional : Pemantauan TTV perlu untuk mengetahui perkembangan
kondisi klien, trauma dapat memberikan dapak psikologis bagi klien
4) Berikan kompres dingin pda daerah
dahi dan ketiak.
Rasional:
Untung menurunkan suhu tubuh klien
Diagnosa 3, Kerusakan mobilitas fisik b/d kerusakan persepsi,
penurunan kekuatan. Tujuan : Kerusakan
mobilisasi fisik teratasi
Kriteria
hasil : Mobilisasi
fisik klien aktif , kejang tidak ada, kebutuhan klien teratasi
Intervensi :
1) Kaji tingkat mobilisasi klien.
Rasional : Mengetahui sejauh mana batas kemampuan
klien dalam beraktivitas
2) Kaji tingkat kerusakan mobilsasi klien.
Rasional : Untuk mengetahui tingkat kemampuan otot
untuk beraktivitas
3) Bantu klien dalam pemenuhan
kebutuhan.
Rasional : Pemenuhan kebutuhan klien perlu untuk
mendukung proses perkembangan klien
4) Latih klien dalam mobilisasi sesuai
kemampuan klien.
Rasional : Sebagai penilaian atas kemampuan klien
dalam tindakan mandiri
5) Libatkan keluarga dalam pemenuhan
kebutuhan klien.
Rasional ; Peran keluarga penting dalam mendukung
pemulihan klien
Diagnosa 4, Kurang pengetahuan keluarga b/d kurangnya informasi. Tujuan : Pengetahuan keluarga meningkat
Kriteria
hasil : Keluarga
mengerti dengan proses penyakit kejang demam, keluarga klien tidak bertanya lagi
tentang penyakit, perawatan dan kondisi klien.
Intervensi :
1) Kaji tingkat pendidikan keluarga
klien.
Rasional : Dapat mengetahui kemampuan klien dalam
memahami penyait klien
2) Kaji tingkat pengetahuan keluarga
klien.
Rasional : untuk mengetahui sejauh mana keluarga klien
mengetahui tentang penyakit yang di derita klien.
BAB III
PENUTUP
A.
Kesimpulan
a. Kejang demam adalah bangkitan kejang yang terjadi pada
kenaikan suhu tubuh (suhu mencapai >38°C). Kejang demam dapat terjadi karena
proses intrakanial maupun ekstrakanial. Kejang demam terjadi pada 2-4% populasi
anak berumur 6 bulan s/d 5 tahun. Paling sering pada anak usia 17-23 bulan.
b. Kejang adalah pembebasan
listrik yang tidak terkontrol dari sel syaraf cortex serebral yang ditandai
dengan serangan yang tiba – tiba (marillyn, doengoes. 1999 : 252)
Penyebab
dari kejang demam
dibagi menjadi 6 kelompok, yaitu : Obat – obatan racun, alkhohol, obat yang
diminum berlebihan Ketidak seimbangan kimiawi,hiperkalemia. Hipoglikemia dan
asidosis. Demam paling sering terjadi
pada anak balita, Patologis otak akibat dari cidera kepala, trauma,
infeksi, peningkatan TIK, Eklampsiahipertensi prenatal, toksemia gravidarum Idiopatik penyebab tidak diketahui.
B. Saran
Diharapkan semoga dengan “Makalah tentang Kejang Demam Pada Anak” ini yang merupakan bagian dari Keperawatan Dawat darurat dapat
bermanfaat bagi kami dan teman-teman dalam melaksanakan asuhan keperawatan, sehingga perawat
mengetahui atau mengerti tentang makalah ini. tugas perawat yang utama adalah sering mengobservasi akan
kebutuhan klien tersebut.
Serta kami menyadari bahwa Askep
yang kami buat ini masih jauh dari kesempurnaan, sehingga saran dan kritik yang
sifatnta membangun sangat kami butuhkan, baik itu dari teman-teman ataupun para
pembaca.
DAFTAR
PUSTAKA
Huda N. Amin.dkk . Aplikasi Asuhan Keperawatan Berdasarkan Diagnosa Medis
& Nanda-NIC NOC.Jilid 1. Yogyakarta : Med Action Publishing ; 2013.
Asuhan Keperawatan Kejang Demam http://asprasasti.blogspot.com/2011/05/kejang-demam-pada-anak.html , 15
Februari 2015.
Asuhan
Keperawatan Kejang Demam. Http://panduankeperawatan.com/asuhan-keperawatan/asuhan-keperawatan-kejang-demam/ , 15 Februari 2015.
Smeltzer C. Suzanne,
Brunner & Suddarth. Buku Ajar
Keperawatan Medikal Bedah. Vol.3.Jakarta : EGC ;
2002.






0 komentar
Posting Komentar